
Automatische Übersetzung anzeigen
Dies ist eine automatisch generierte Übersetzung. Wenn Sie auf den englischen Originaltext zugreifen möchten, klicken Sie hier
#Neues aus der Industrie
{{{sourceTextContent.title}}}
Anwendung und Überlegungen zum Nachweis der MLH1-Genmethylierung
{{{sourceTextContent.subTitle}}}
Anwendung und Überlegungen zum Nachweis der MLH1-Genmethylierung
{{{sourceTextContent.description}}}
Vorwort
Die Methylierung der Promotorregion des MLH1-Gens ist eine häufige epigenetische Veränderung bei kolorektalem Karzinom (CRC) und Endometriumkarzinom (EC), die zu Gen-Silencing und anschließender Mikrosatelliteninstabilität (MSI-H) führt. Normalerweise werden hohe MLH1-Methylierungswerte als sporadische Krebsereignisse betrachtet, und ihr Nachweis gilt als nützliches Instrument zur Unterscheidung zwischen sporadischen und erblichen Erkrankungen (Lynch-Syndrom). Es gibt auch einige erweiterte Anwendungen der MLH1-Methylierung bei der Diagnose und Behandlung von Endometriumkrebs.
Anwendung der MLH1-Methylierung beim Lynch-Syndrom-Screening
Das Lynch-Syndrom, auch bekannt als hereditäres nicht-polypöses kolorektales Karzinom (HNPCC-Syndrom) (OMIM 120435), macht etwa 2 % bis 4 % aller Fälle von CRC und 3 % bis 5 % aller Fälle von EC aus. Es wird durch Keimbahnmutationen in den Mismatch-Repair (MMR)-Genen MLH1, MSH2, MSH6 und PMS2 verursacht und ist mit MSI-H im Tumorgewebe verbunden. Lynch-Patienten haben ein höheres Risiko, an CRC und EC zu erkranken (bis zu 80 % bzw. 60 %), und sind auch für andere Krebsarten gefährdet (wie Magenkrebs, Dünndarmkrebs, Urothelkarzinom und Eierstockkrebs). Variationen in den Genen MLH1 und MSH2 sind für die meisten Fälle des Lynch-Syndroms verantwortlich, mit Inzidenzraten von 40-50% bzw. 40-60%, während die Inzidenzraten von MSH6 (10-20%) und PMS2 (2%) geringer sind.
In der klinischen Praxis wird die immunhistochemische Untersuchung des MMR-Proteins bei Patienten mit Tumoren im Zusammenhang mit dem Lynch-Syndrom im Allgemeinen als vorrangig empfohlen. Wenn ein Verlust des MLH1-Proteins auftritt, wird zur Interpretation von sporadischen Tumoren in der Regel eine MLH1-Genpromotor-Methylierung oder ein BRAF V600E-Test (nur bei CRC) verwendet. Die pathogene BRAF-V600E-Mutation wird nur in 69 % der methylierten kolorektalen Karzinome gefunden, so dass das Fehlen einer BRAF-V600E-Mutation eine MLH1-Methylierung nicht ausschließt. Die Häufigkeit von BRAF-Genmutationen bei EC-Patienten ist äußerst gering und steht in keinem Zusammenhang mit der Methylierung des MLH1-Genpromotors, so dass ein Screening auf das Lynch-Syndrom keinen Test auf BRAF-V600E-Mutation erfordert.
Vom Manchester-Konsens empfohlener Screening-Algorithmus für das Lynch-Syndrom bei EC-Patienten
Obwohl die Methylierung des MLH1-Promotors und MLH1-Keimbahnmutationen im Allgemeinen als zwei sich gegenseitig ausschließende Mechanismen betrachtet werden, gibt es immer noch einige seltene Fälle, in denen hoch methyliertes MLH1 bei Personen mit pathogenen MLH1-Keimbahnmutationen oder Trägern von Epimutationen beobachtet wird. Die systemische MLH1-Methylierung könnte einen sekundären Hit darstellen, der MLH1 beim Lynch-Syndrom zum Schweigen bringt. In einer kürzlich in Italien durchgeführten Studie wurden 56 Lynch-Syndrom-Patienten mittels Hochdurchsatz-Sequenzierung (NGS) und methylierungsspezifischer Multiplex-Ligations-abhängiger Sondenamplifikation (MS-MLPA) untersucht. Unter den Patienten mit pathogenen MLH1-Keimbahnmutationen wiesen 16,7 % (3/18) der kolorektalen Karzinome (CRC) und 40 % (4/10) der Endometriumkarzinome (EC) stark methylierte MLH1-Promotoren auf. Obwohl es sich nur um eine einzige Studie mit einer begrenzten Anzahl von Fällen handelt, unterstreicht sie die Bedeutung der Berücksichtigung der Familienanamnese und der persönlichen medizinischen Vorgeschichte der Patienten. Bei starkem klinischem Verdacht auf das Lynch-Syndrom sollte unabhängig vom MMR-Status zur Bestätigung ein Test auf Lynch-Syndrom-bezogene Gen-Keimbahnmutationen durchgeführt werden.
Anwendung der MLH1-Methylierung bei der Prognose des Endometriumkarzinoms
Die Methylierung des MLH1-Genpromotors wird mit der Prognose des Endometriumkarzinoms (EC) in Verbindung gebracht. In einer japanischen Studie wurden 527 EC-Proben mit Hilfe von Immunhistochemie und MS-MLPA analysiert, von denen 419 Fälle (79,5 %) eine kompetente Mismatch-Reparatur (pMMR) aufwiesen, 65 Fälle (12,3 %) mit Verdacht auf Lynch-Syndrom (Verlust von MSH2/MSH6-Proteinen oder Verlust von MLH1/PMS2-Proteinen, aber MLH1 nicht methyliert) und 43 Fälle (8,2 %) mit met-EC (Verlust von MLH1/PMS2-Proteinen und hoch methyliertem MLH1). Im Vergleich zu Patienten mit Verdacht auf Lynch-Syndrom hatten EC mit MLH1-Methylierung eine deutlich schlechtere Prognose.
Überlebensanalyse der einzelnen Untergruppen
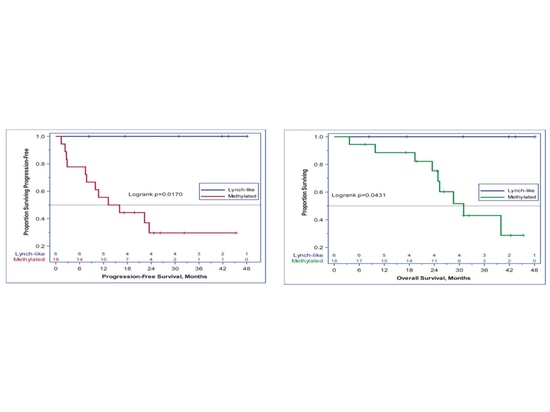
Die MLH1-Methylierung wird auch mit der Prognose der EC-Immuntherapie in Verbindung gebracht. In einer einarmigen, offenen Phase-II-Studie (NCT02899793) wurde die Wirksamkeit von Pembrolizumab bei rezidivierenden dMMR/MSI-H-EK-Patienten mit einer Dosis von 200 mg Q3W intravenöser Injektion über 24 Monate untersucht. Primäre Endpunkte waren die ORR gemäß den RECIST v1.1-Kriterien und unerwünschte Ereignisse, sekundäre Endpunkte waren PFS und OS. Neunzehn Patienten hatten eine MLH1-Promotor-Methylierung, sechs Patienten hatten Lynch-ähnliche Tumore, ein Patient hatte beides, und es gab keine Lynch-Syndrom-Patienten mit Keimbahnmutationen. Bei einer medianen Nachbeobachtungszeit von 25,8 Monaten lag die ORR bei den Lynch-ähnlichen Patienten bei 100 %, bei den methylierten Patienten dagegen nur bei 44 % (p=0,024). Das 3-Jahres-PFS lag bei 100 % im Vergleich zu 30 % (p=0,017), das OS bei 100 % im Vergleich zu 43 % (p=0,043).
Wasserfalldiagramm des Tumoransprechens
Überlebensanalyse zwischen Untergruppen
Anwendung der MLH1-Methylierung bei der molekularen Subtypisierung von Endometriumkrebs
Obwohl die Methylierung des MLH1-Genpromotors kein Marker für die molekulare Subtypisierung des Endometriumkarzinoms (EC) ist, spielt sie auch eine suggestive Rolle bei der molekularen Subtypisierung, insbesondere wenn die Ergebnisse verschiedener Methoden uneinheitlich sind. Dieser Punkt wurde in einem kürzlich im Chinese Journal of Obstetrics and Gynecology veröffentlichten Artikel mit dem Titel "Comprehensive evaluation of mismatch repair and microsatellite instability status in molecular subtyping of endometrial cancer" (Umfassende Bewertung der Mismatch-Reparatur und des Status der Mikrosatelliteninstabilität bei der molekularen Subtypisierung von Endometriumkarzinomen) von der Pathologieabteilung des Third Hospital der Universität Peking dargelegt In dem Artikel wurden 214 Fälle von EC-Patientinnen mittels MMR-Immunhistochemie und NGS (nicht fluoreszierende Produkte) analysiert. Bei Patientinnen, deren MMR-IHC-Nachweisergebnisse nicht mit den MSI-NGS-Nachweisergebnissen übereinstimmten, wurden weitere MSI-PCR-Nachweise und MLH1-Genpromotor-Methylierungsnachweise (fluoreszierende Produkte) durchgeführt.
Bei 40 sporadischen EC-Patienten vom Typ MMR-d wurde in 31 Fällen ein Verlust der MLH1- und/oder PMS2-Proteinexpression festgestellt, wobei in 20 Fällen eine Methylierung des MLH1-Genpromotors nachgewiesen wurde, in 1 Fall keine Methylierung, und in 10 Fällen wurde aufgrund unzureichenden Tumorgewebes kein Methylierungsnachweis durchgeführt.
Bei insgesamt 9 Patienten waren die Ergebnisse der MMR-IHC- und der MSI-NGS-Untersuchung uneinheitlich, vor allem bei Patienten mit einem gemeinsamen Verlust der MLH1- und PMS2-Proteinexpression oder einem subklonalen Verlust. Davon wiesen 6 Fälle eine Methylierung des MLH1-Genpromotors auf. Von den 3 Patienten, deren MSI-PCR-Verifizierungsergebnisse MSI-L lauteten, hatten 2 Patienten höhere TMB-Werte und wiesen eine MLH1-Genpromotor-Methylierung auf, so dass sie ebenfalls als MMR-d eingestuft wurden. Bei einem Patienten wurde aufgrund einer unzureichenden DNA-Probenmenge kein MSI-PCR-Nachweis durchgeführt, aber es wurde ein kombinierter Verlust der MLH1- und PMS2-Proteinexpression beobachtet und eine MLH1-Genpromotor-Methylierung nachgewiesen, was ebenfalls die Kriterien für eine MMR-d-Klassifizierung erfüllte.
Detaillierte Analyse der widersprüchlichen Nachweisergebnisse zwischen MMR-IHC und MSI-NGS
MMR-IHC- und MSI-NGS-Testergebnisse sind häufig inkonsistent, wenn der MLH1-Genpromotor hochgradig methyliert ist, was zum gleichzeitigen Verlust der MLH1- und PMS2-Proteinexpression oder zum Verlust von MMR-Protein-Subklonen führt. MLH1-Gen-Methylierungstests sollten bei Bedarf kombiniert werden, um den MMR- und MSI-Status umfassend zu bewerten und eine genaue molekulare Subtypisierung von EC-Patienten zu ermöglichen.
Zusammenfassung
Bei EC mit Verlust der MLH1-Proteinexpression hilft der MLH1-Genpromotor-Methylierungstest, den MMR- und MSI-Status des Tumors zu klären, das Lynch-Syndrom-Risiko auszuschließen, die Prognose von EC anzuzeigen, bei der Auswahl von Behandlungsplänen zu helfen und auch zusätzliche Hinweise für die molekulare Subtypisierung zu liefern.
Referenzen
[1] NCCN Genetische/Familiäre Hochrisikobewertung: Colorectal Cancer 2023 v2
[2] 2019 Manchester International Consensus Group recommendations: Management von gynäkologischen Tumoren mit Lynch-Syndrom
[3] Chinesischer Expertenkonsens über molekulare Tests für Endometriumkrebs (Ausgabe 2021)
[4] Genes (Basel). 2023 Nov 9;14(11):2060.
[5] J Gynecol Oncol. 2021 Nov;32(6):e79.
[6] Cancer. 2022 Mar 15;128(6):1206-1218.
[7] Chinesische Zeitschrift für Geburtshilfe und Gynäkologie Oktober 2023; Bd. 58, Nr. 10

{{medias[59467].description}}

{{medias[59468].description}}

{{medias[59469].description}}
{{medias[59470].description}}

{{medias[59471].description}}




