#Produkttrends
Genotypisierungsforschung von SpaceGen zum Ovarialendometrioidkarzinom
Studie zur Genotypisierungsanwendung beim Ovarialendometrioidkarzinom.
Abstrakt
Das Eierstockendometrioid (ENOC) ist mit einem Anteil von 10–15,8 % einer der wichtigsten Subtypen des Eierstockkrebses und hängt mit Endometriose und Lynch-Syndrom zusammen. Die morphologische Heterogenität von ENOC ist hoch und auch die Prognose ist unterschiedlich. ENOC und Endometrioidkarzinom (EEC) weisen viele Ähnlichkeiten in den molekularen Eigenschaften und der Histologie auf. Die Anwendung der molekularen Typisierung bei Endometriumkarzinomen ist zunehmend ausgereift und es gibt auch einige Anwendungserforschungen bei Eierstockkrebs und primärem Doppelkrebs von Endometrium und Eierstock.
Hintergrund
Eierstockkrebs steht bei der Zahl der Neuerkrankungen und Todesfälle bei Frauen weltweit an achter Stelle, bei der Zahl der Neuerkrankungen an zehnter Stelle und bei der Zahl der Todesfälle bei chinesischen Frauen an neunter Stelle. Im Jahr 2020 wird es in China 55.342 neue Fälle von Eierstockkrebs mit 37.519 Todesfällen geben, was eine der Haupttodesursachen von gynäkologischen Krebspatientinnen darstellt.
Epithelieller Eierstockkrebs (EOC) ist die häufigste Art von Eierstockkrebs, der in hochgradigen serösen Krebs (HGSOC), niedriggradigen serösen Krebs (LGSOC), ENOC, klarzelligen Krebs (OCCC) und Schleimhautkrebs ( MOC) usw. ENOC macht 10–15,8 % des EOC aus. Im Vergleich zu HGSOC sind Frauen mit ENOC im Durchschnitt 6 Jahre jünger (häufiger vor der Menopause), und etwa ein Viertel der ENOC geht mit synchronem Endometriumkarzinom einher. Es wird geschätzt, dass 84–95 % der ENOC-Fälle G1 und G2 sind und G3 5–16 % ausmacht. Obwohl sich mehr als 70 % der ENOC-Patienten im Frühstadium befinden (Abb. I/II), ist die Prognose einiger ENOC-Patienten unterschiedlich ist immer noch schlecht.
ENOC weist eine hohe morphologische Heterogenität auf und häufige molekulare Veränderungen beeinflussen den WNT/β-Catenin-Signalweg (CTNNB1-Mutation, 53 %), den PI3K-Signalweg (PIK3CA, 40 %; PTEN, 17 %), den MAPK-Signalweg (KRAS, 33 %) und den SWI /SNF-Komplex (ARID1A, 30 %).
Pathogenese
Endometriose: Etwa 25–80 % der ENOC-Patienten leiden auch an Endometriose. Im Vergleich zu gesunden Frauen ohne Endometriose ist das ENOC-Risiko bei Patientinnen mit Endometriose 2,32-mal höher.
Erblicher Tumor: Etwa 7–18 % der ENOC weisen dMMR auf, was möglicherweise mit dem Lynch-Syndrom zusammenhängt. Eine BRCA1/2-Genmutation kommt bei ENOC nicht häufig vor.
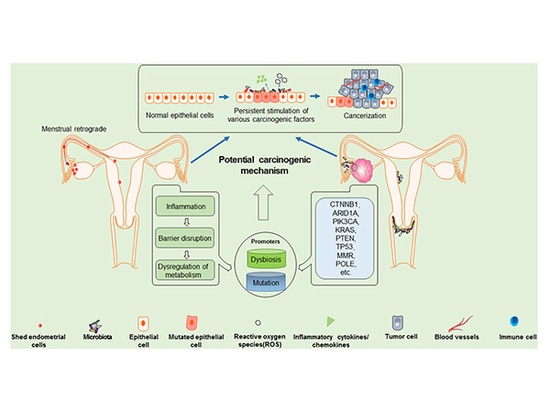
In den letzten Jahren wird angenommen, dass das ökologische Ungleichgewicht der Mikrobiota im weiblichen Fortpflanzungstrakt mit der Pathogenese von Endometriumkrebs und Eierstockkrebs zusammenhängt, und es wurde festgestellt, dass einige spezifische krebserregende Krankheitserreger zur Krebsentstehung beitragen. Es hat sich gezeigt, dass das Ungleichgewicht der Mikroumgebung und die Anhäufung von Mutationen die Progression des endometrioiden Eierstockkrebses stimulieren.
Möglicher krebserregender Mechanismus von ENOC: Abgeblätterte Endometriumzellen können retrograd in den Eierstock wandern, was ein fördernder Faktor für ENOC sein könnte. Aufgrund des ökologischen Ungleichgewichts der Mikroumgebung und der Anhäufung von Mutationslasten können sich die abgeblätterten Endometriumzellen und Eierstockepithelzellen allmählich zu atypischen Zellen entwickeln und sich weiter in Krebs verwandeln.
Behandlungsplan
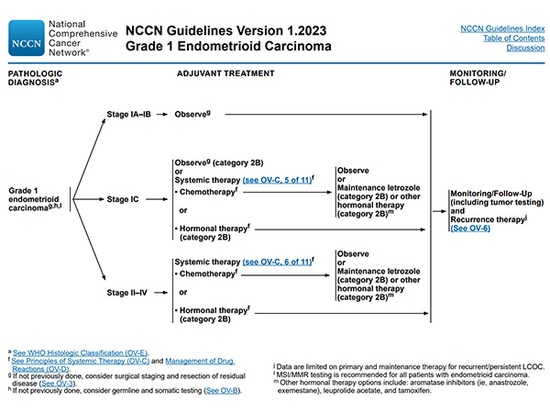
Bei G1-Patienten wird eine Beobachtung für Patienten im IA/IB-Stadium empfohlen. Patienten im IC-Stadium können zwischen Beobachtung oder intravenöser Platin-Chemotherapie wählen. Bei Patienten im Stadium II–IV wird davon ausgegangen, dass sie nach der Operation eine systemische adjuvante Chemotherapie erhalten. Bei Patienten mit hoher ER/PR-Expression kann eine Hormontherapie eingesetzt werden.
Für G2/3-Patienten gelten dieselben Behandlungsempfehlungen wie bei HGSOC, und eine Platin- und Paclitaxel-Chemotherapie nach der Operation ist die Erstbehandlung. Bei platinempfindlichen Patienten in Phase II–IV sollte eine Erhaltungstherapie mit PARP-Inhibitoren nach einer Erstlinien-Chemotherapie in Betracht gezogen werden.
Voraussagende Faktoren
Die Hauptfaktoren, die die Prognose beeinflussen, sind der Menopausenstatus, das FIGO-Stadium, die histologische Einstufung, die Lymphknotenresektion, die Asziteszytologie und die Hormonrezeptorexpression.
OS, DSS und PFS weisen signifikante Unterschiede zwischen Patienten mit unterschiedlichen FIGO-Stadien und mit oder ohne Tumorrückstände auf (in der Abbildung oben ist nur DSS dargestellt).
Das Ergebnis von Patienten im Frühstadium und ohne Resttumor war günstiger (P < 0,001, Abbildungen A und B).
Der prognostische Wert der histologischen Einstufung war signifikant (P < 0,001, Abbildung C), und die Prognose von G3-Patienten war schlechter. Bei der Beschränkung auf frühe (IIA- und frühere) Patienten hatte die histologische Einstufung jedoch keine prognostische Bedeutung mehr (P = 0,538, Abbildung D).
Einige Biomarker haben auch prognostischen Wert bei ENOC, und die hohe Expression von PR und/oder ER ist ein günstiger Prognosefaktor. ARID1A, β-Catenin, TP53 usw. können zusammen mit routinemäßigen klinischen und histologischen Faktoren verwendet werden, um die Prognose von ENOC-Patienten vorherzusagen.
Biomarker
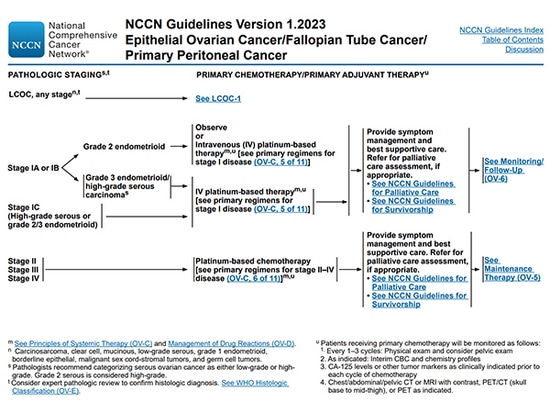
Obwohl der Anteil von Tumoren mit Fehlpaarungsreparaturdefekten bei Eierstockkrebs nicht hoch ist, macht er bei Endometrioidkrebs 13,8 % aus. Die NCCN-Richtlinien empfehlen, dass alle Patientinnen mit Eierstockendometrioidkrebs auf MSI/MMR getestet werden.
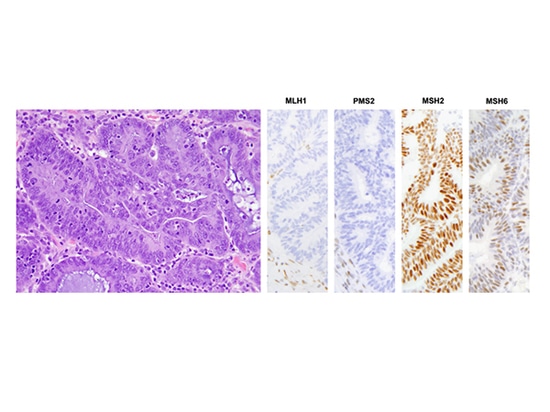
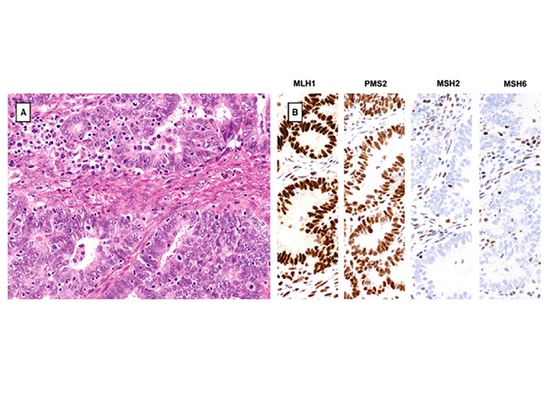
ENOC von dMMR zeigt oft signifikante TILs und MMR-Protein-Deletion (MLH1- und PMS2-Deletion in der Abbildung oben, MSH2- und MSH6-Deletion in der Abbildung unten).
Die meisten histologischen Subtypen, die in der klinischen Studie zu Eierstockkrebs mit PARP-Inhibitor berücksichtigt wurden, sind HGSOC, gefolgt von hochgradigem ENOC; Es gibt auch einige gemischte Krebsarten, OCCC und undifferenzierte Krebsarten. LGSOC und niedriggradige ENOC wurden grundsätzlich nicht in die klinische Forschung einbezogen, während Schleimhautkrebs häufig in die Ausschlusskriterien einbezogen wurde. Die NCCN-Richtlinien empfehlen den Nachweis des BRCA1/2-Gens bei G2/3-Patienten mit Ovarial-Endometriosekarzinom im Stadium II–IV. Wenn das BRCA1/2-Gen nicht mutiert ist, kann der HRD-Status Aufschluss über die Vorteile von PARP-Inhibitoren geben.
Genotypisierung beim Ovarialendometrioidkarzinom
Die molekulare Typisierung von Endometriumkarzinomen ist zu einem routinemäßigen Instrument zur Steuerung der individuellen Behandlung und Fallstratifizierung in klinischen Studien geworden. ENOC und EEC weisen viele Ähnlichkeiten in den molekularen Eigenschaften und der Histologie auf und weisen ähnliche Mutationstypen auf, unterscheiden sich jedoch von HGSOC. Die folgende Tabelle zeigt einige Ergebnisse der Typisierungsforschung in Europa und Amerika.
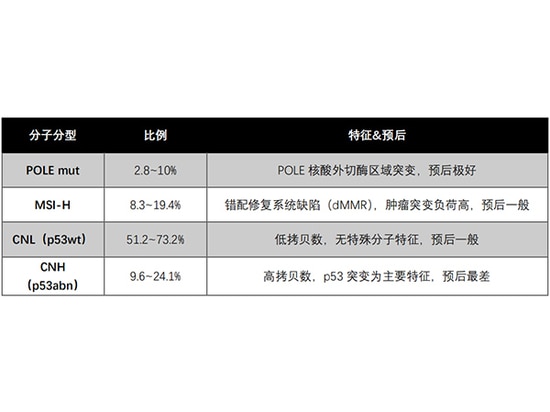
Merkmale des Genotypisierungsanteils und Prognose
POLE-Mut 2,8–10 % Mutation der POLE-Exonukleaseregion, ausgezeichnete Prognose
MSI-H 8,3–19,4 % Mismatch-Repair-System-Defekt (dMMR), hohe Tumormutationslast und allgemeine Prognose
CNL (p53wt) 51,2–73,2 % Geringe Kopienzahl, keine besonderen molekularen Eigenschaften, allgemeine Prognose
CNH(p53abn) 9,6~24,1 % Hohe Kopienzahl, p53-Mutation als Hauptmerkmal, mit der schlechtesten Prognose
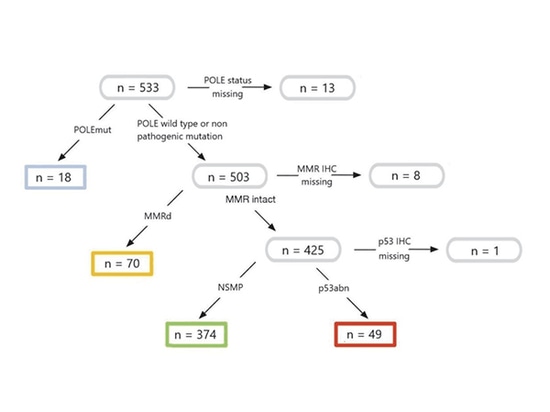
Insgesamt wurden 604 Fälle von primärem Eierstockendometrioidkrebs in vier Ländern und neun Zentren in Kanada und Europa eingeschlossen. NGS- und Sanger-Sequenzierung wurden verwendet, um die Exonukleasedomäne des POLE-Gens in verschiedenen Zentren nachzuweisen, und IHC wurde verwendet, um MMR und p53-Protein nachzuweisen. Bei insgesamt 511 ENOC-Fällen wurde die molekulare Typisierung abgeschlossen, davon waren 3,5 % vom POLE-mut-Typ, 13,7 % vom MMRd-Typ, 9,6 % vom p53-abn-Typ und 73,2 % vom NSMP-Typ. Im Vergleich zu EEC ist die Häufigkeit von POLE-mut-, MMRd- und p53-abn-Fällen bei ENOC geringer, während NSMP-Fälle viel häufiger vorkommen.
Biomarker und klinisch-pathologische Merkmale
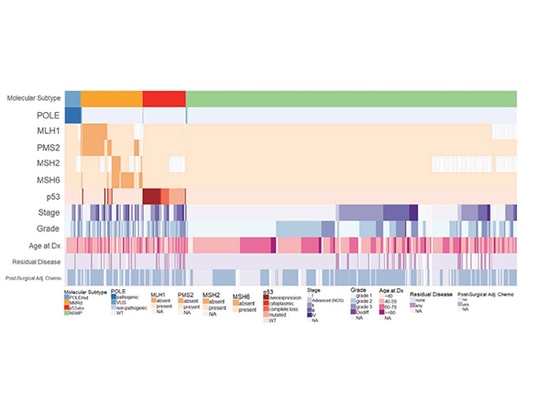
Vergleich molekularer Subtypen von ENOC mit EC und EEC
Jeder molekulare Subtyp zeigte eine unterschiedliche Prognose (P < 0,001) und die Überlebenszeit war ähnlich der von EC beobachteten. Während der Nachbeobachtungszeit wurde das mittlere OS des POLE-Mut-Typs nicht erreicht: 18,1 Jahre für den NSMP-Typ, 12,3 Jahre für den MMRd-Typ und 4,7 Jahre für den p53-Abn-Typ. Basierend auf aktuellen Forschungsdaten wird festgestellt, dass die molekulare Typisierung und prognostische Stratifizierung von Endometriumkarzinomen möglicherweise auch auf Ovarialendometriumkarzinom anwendbar ist.
Zusammenhang zwischen molekularer ENOC-Typisierung und Prognose
Studie zur Genotypisierung bei primärem Doppelkrebs
Das gleichzeitige Vorliegen von Endometriumkrebs und Eierstockkrebs ist ein relativ seltenes, aber nicht seltenes Phänomen, das bei etwa 10 % der Patienten mit Eierstockkrebs und 5 % der Patienten mit Endometriumkrebs auftreten kann. Die Patienten sind im Allgemeinen jung (das mittlere Erkrankungsalter liegt bei mehr als 50 Jahren), einige haben einen hohen BMI, etwa 30–50 % der Patienten sind prämenopausal und einige von ihnen waren noch nie schwanger. Die häufigsten ersten Symptome waren unregelmäßige Uterusblutungen (30 %), postmenopausale Blutungen (26,7 %), Bauchmasse (16,7 %) und Bauchschmerzen (26,7 %). Das endometrioide Adenokarzinom ist der häufigste histologische Typ; Die Prognose der Patienten ist im Allgemeinen gut. Die Unterscheidung zwischen primärem Doppelkrebs und metastasiertem Krebs basiert derzeit hauptsächlich auf den von Scully formulierten histopathologischen Kriterien.
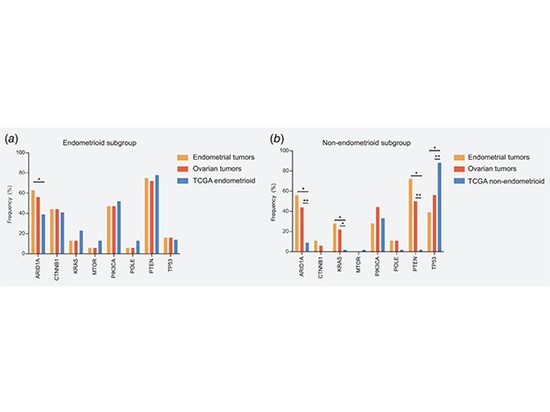
In einer retrospektiven multizentrischen Studie verglichen wir Endometriumkarzinom mit Eierstockkrebs (SEO, n=50), Endometriumkarzinom mit synchroner Ovarialmetastasierung (MDEN, n=19) und Eierstockkrebs mit synchroner Endometriummetastasierung (MDOC, n=20). In 92 % (46/50) der SEO weisen Endometriumkrebs und Eierstockkrebs mindestens eine einzelne Zellmutation auf, und der Klonalitätsindex ist höher als 0,95, was den klonalen Ursprung unterstützt. SEO weist eine höhere Häufigkeit von CTNNB1- und PTEN-Genmutationen und eine geringere Häufigkeit von TP53-Genmutationen auf. Die SEO-Histologie war in 41 Fällen konsistent und in 9 Fällen inkonsistent, wobei 4 Fälle keine gemeinsame Mutation aufwiesen, was auf einen nicht klonalen Ursprung hinweist.
Somatische Mutation in SEO, MDEN und MDOV
(Für jeden Fall werden Endometriumkrebs-Mutationen in der linken Spalte angezeigt, Eierstockkrebs-Mutationen in der rechten Spalte und gemeinsame Mutationen sind orange.)
Das Mutationsspektrum der SEO-Untergruppe wurde mit dem des TCGA-Endometriumkarzinoms verglichen: (a) Das Endometrioidkarzinom in der Kohorte (n = 32) wurde mit dem im TCGA-Datensatz (n = 193) verglichen; (b) Nicht-endometrioides Karzinom (n=18) in der Kohorte wurde mit serösem Karzinom (n=43) im TCGA-Datensatz verglichen. Die Konsistenz ist hoch, was auf den Endometrium-Ursprung von SEO schließen lässt.
Vergleich des Mutationsspektrums zwischen der SEO-Untergruppe und dem TCGA-Endometriumkarzinom
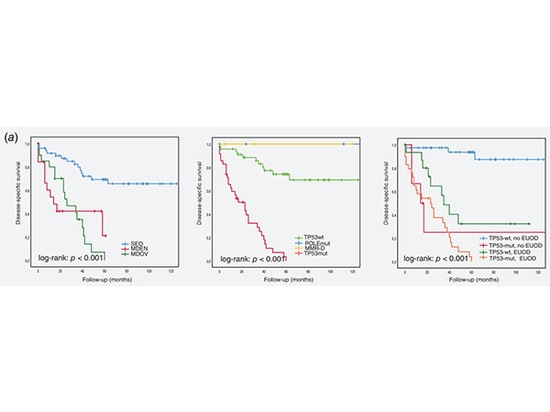
Mithilfe der ProMisE-Klassifizierungsmethode wurden vier Subtypen mit signifikanten prognostischen Unterschieden identifiziert. SEO hat ein besseres Ergebnis als MDEN und MDOC (links in der Abbildung unten). TP53 mut (in der Abbildung unten) und extrauterine Ovarialerkrankung (in der rechten Abbildung unten) sind unabhängige schlechte Prognosefaktoren.
Die KM-Kurve zeigt den DSS des Falles
Zusammenfassung
ENOC ist einer der wichtigsten Subtypen von Eierstockkrebs. Ähnlich wie beim Endometriumkarzinom ist die Prognose von ENOC heterogen. Es gab einige Berichte über die Forschung zur molekularen Typisierung bei ENOC, und die Anwendung der molekularen Typisierung bei Eierstockkrebs wurde auch in der WHO-Krebsklassifikation 5. Auflage: Tumor des weiblichen Fortpflanzungssystems erwähnt. Die Diagnose von SEO birgt immer noch Herausforderungen. NGS-Technologie und molekulare Typisierung helfen, die Diagnose weiter zu klären.
Die molekulare Typisierung von Endometriumkarzinomen von SpaceGen Biological nutzt die Methode der Hochdurchsatzsequenzierung und erkennt umfassend die in den Leitlinien empfohlenen Typisierungsmarker und Hilfstypisierungsfaktoren, was Auswirkungen auf die Prognose, Hilfsbehandlung, Immuntherapie, Hormontherapie und das genetische Risiko hat von Patienten mit Endometriumkarzinom. SpaceGen ist bestrebt, die innovativsten Produkte und Dienstleistungen für die individuelle, präzise medizinische Erkennung von Tumoren bereitzustellen und aktualisiert bestehende Produkte kontinuierlich.
Referenz
[1] IARC 2020 Weltweit neueste Daten zur Krebsbelastung
[2] Front Oncol. 3. Juni 2021;11:668151.
[3] WHO-Krebsklassifikation, 5. Auflage: Tumoren des weiblichen Fortpflanzungssystems
[4] NCCN-Richtlinien zur Diagnose und Behandlung von Eierstockkrebs 2023 v1
[5] Clin Cancer Res. 2020 Okt. 15;26(20):5400-5410.
[6] Am J Surg Pathol. 2012 Feb;36(2):163-72.
[7] Histopathologie. 2016 Aug;69(2):288-97.
[8] Cureus. 13.07.2020;12(7):e9163.
[9] Arch Gynecol Obstet. 2012 März;285(3):817-21.
[10] Int J Krebs. 15. Juli 2020;147(2):478-489.
[11] Gynecol Oncol. 2004 Aug;94(2):456-62.