Automatische Übersetzung anzeigen
Dies ist eine automatisch generierte Übersetzung. Wenn Sie auf den englischen Originaltext zugreifen möchten, klicken Sie hier
#Neues aus der Industrie
{{{sourceTextContent.title}}}
Entwicklung, aktueller Stand und Herausforderungen der Technik des Verschlusses des linken Vorhofanhangs
{{{sourceTextContent.subTitle}}}
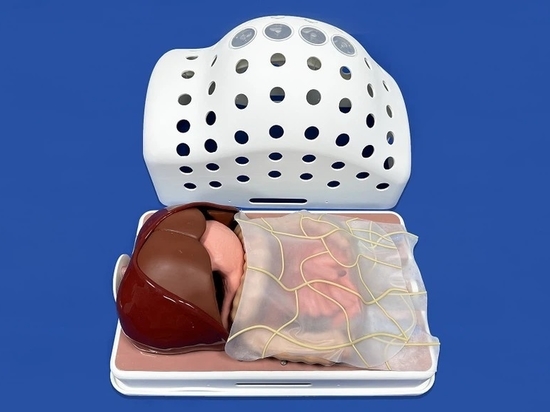
Modell:Left Atrial Appendage Closure Simulator
{{{sourceTextContent.description}}}
Vorhofflimmern (AF) ist die häufigste Herzrhythmusstörung, die das Risiko der Bildung von Thromben im Herzen deutlich erhöht. Bleibt das Vorhofflimmern unbehandelt, kann es auch das Risiko eines ischämischen Schlaganfalls erhöhen. Bei nicht valvulärem Vorhofflimmern wird in 91 % bis 99 % der Fälle der linke Vorhofanhang (LAA) als Quelle der Thrombenbildung identifiziert.
Orale Antikoagulanzien sind bei den meisten Vorhofflimmern-Patienten der Eckpfeiler der Schlaganfallprävention. Allerdings stellen Probleme wie schlechte Compliance, erhöhtes Blutungsrisiko und niedrige Erfolgsraten eine Herausforderung für die medikamentöse Antikoagulationstherapie dar. Die perkutane LAAC ist ein minimalinvasives Verfahren, das mittels Kathetereingriff zur Vorbeugung von vorhofflimmerbedingten Schlaganfällen eingesetzt wird.
Morphologie des linken Vorhofanhangs und Thrombusbildung
Die LAA ragt aus der vorderen linken Seite des linken Vorhofs heraus und bedeckt die linke Seite der Wurzel der Lungenarterie und den vorderen Teil der linken Atrioventrikularrinne. Es handelt sich um einen schmalen, blind endenden Kanal, ein Überbleibsel des linken Vorhofs im späten Embryonalstadium, der die Form einer hakenförmigen, langen Röhre hat und dessen Länge zwischen 16 und 50 mm variiert. Die Wand der LAA wird von pektinierten Muskeln mit Zwischenräumen gebildet.
Es gibt vier gängige Morphologien der LAA, darunter Hühnerflügel-, Kaktus-, Windsack- und Blumenkohlform.
Unter normalen Umständen fungiert die LAA bei Volumenüberlastung als adaptive volumenregulierende Kammer, die den Druck im linken Vorhof abbaut, um die Füllung des linken Ventrikels sicherzustellen. Wenn der Druck im linken Vorhof abnormal ist, ist die LAA außerdem eine wichtige Quelle für die Sekretion von natriuretischem Peptid (BNP) zur Regulierung und Reduzierung des zirkulierenden Blutvolumens. Bei Vorhofflimmern kommt es jedoch sowohl in der morphologischen Struktur des linken Vorhofs als auch in der LAA zu Veränderungen, wie z. B. einer deutlich verringerten Kontraktilität der LAA und einem verlangsamten intrakavitären Blutfluss, die häufig mit einer sekundären Thrombusbildung einhergehen.
Statistiken zeigen, dass bei Patienten mit nicht-rheumatischem Vorhofflimmern etwa 91 % der linksatrialen Thromben größtenteils auf die LAA zurückzuführen sind, während bei Patienten mit nicht-valvulärem Vorhofflimmern etwa 99 % der Thromben von der LAA ausgehen. Dabei weist die Blumenkohlform die höchste Korrelation mit Embolieereignissen auf, was in erster Linie auf die innere Gewebeausrichtung der Struktur, zahlreiche Segel mit kurzen radialen Achsen, sehr variable Ostialformen und das Fehlen primärer Segel zurückzuführen ist.
Patientenauswahl für LAAC: Das "PARTS"-Prinzip
Bei der Auswahl der Patienten für eine LAAC sollte das "PARTS"-Prinzip beachtet werden:
P-Post-PCI, Patienten, die eine Antikoagulation zusammen mit einer Thrombozytenaggregationsbehandlung nach der PCI benötigen
Während und nach der PCI muss bei der Antikoagulation von Vorhofflimmern-Patienten das Blutungs- und Thromboserisiko abgewogen werden. Patienten mit Vorhofflimmern und gleichzeitiger koronarer Herzkrankheit benötigen häufig eine Dreifach- oder Zweifachtherapie aus Thrombozytenaggregationshemmern und Antikoagulanzien, was das Blutungsrisiko erheblich erhöht. Für diese Patienten könnte das Absetzen der oralen Antikoagulanzien für die LAAC-Behandlung eine günstige Option sein.
A-Alte, ältere Patienten
Ältere Patienten halten die Antikoagulanzientherapie nur schlecht ein und haben ein höheres Blutungsrisiko, so dass sie eher von einer LAAC-Behandlung profitieren können.
R-Renalinsuffizienz, Patienten mit Nierenfunktionsstörung
Frühere Studien haben gezeigt, dass die LAAC-Behandlung bei Patienten mit chronischer Nierenerkrankung ähnlich sicher und wirksam ist, insbesondere bei Patienten, die Wert auf Lebensqualität legen und nicht bereit sind, Warfarin zu nehmen, so dass die LAAC-Operation die bessere Wahl ist.
T-Thrombus, Patienten mit bestehenden Thromben in der LAA oder mit schwerer sedimentartiger Eintrübung in der LAA
Die größte Gefahr für Patienten mit Vorhofflimmern ist die LAA-Thrombose, denn über 90 % der Thromben bei nichtvalvulärem Vorhofflimmern bilden sich in der LAA. Die pathologische Grundlage der LAA-Thrombose ist auf eine verminderte Entleerung der LAA (verminderte Kontraktilität) zurückzuführen, die in hohem Maße mit spontanen Eintrübungen, Blutstau und anderen Faktoren verbunden ist.
S-Schlaganfall, Patienten mit einem Schlaganfall in der Vorgeschichte.
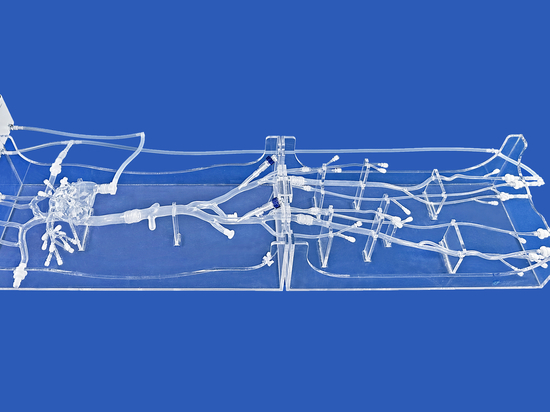
Der Left Atrial Appendage Closure Simulator (XX013D) ist ein hochentwickeltes Modell, das die wichtigsten anatomischen Strukturen nachbildet, die bei Eingriffen wie dem Verschluss des linken Vorhofohrs (Left Atrial Appendage Occlusion, LAAO), der Punktion des Foramen ovale und der Pulmonalvenenablation eine Rolle spielen. Dieser Simulator umfasst wesentliche Komponenten wie die Vena femoralis, die Vena iliaca, die Vena cava inferior (IVC), den rechten Vorhof, den linken Vorhof, die linke Vorhofanhängsel und die Lungenvene und bietet damit eine umfassende Plattform zum Üben verschiedener interventioneller kardiologischer Techniken. Insbesondere bietet das Modell mit vier Arten von austauschbaren linken Vorhofanhängseln und drei austauschbaren Vorhofseptumdefekten (ASD) unterschiedlicher Größe eine große Vielseitigkeit, die seinen Nutzen für eine Reihe von Verfahrenssimulationen erhöht.
Darüber hinaus erhöhen die für diesen Simulator verfügbaren Anpassungsmöglichkeiten seinen Wert für die medizinische Ausbildung und Forschung weiter. Zu den Anpassungsoptionen gehören die Anpassung der Position und der Abmessungen des ASD an spezifische Anforderungen sowie die Erstellung personalisierter Modelle auf der Grundlage bereitgestellter Datendateien in Formaten wie CT-Scans, CAD-Dateien (Computer-Aided Design) und verschiedenen Standard-3D-Dateiformaten. Diese Flexibilität bei der Anpassung ermöglicht es medizinischen Fachkräften, Lehrkräften und Forschern, Simulationsszenarien auf ihre individuellen Bedürfnisse zuzuschneiden und so eine präzisere und maßgeschneiderte Trainingsumgebung für die Beherrschung komplexer Verfahren wie den LAA-Verschluss und andere komplizierte Herzinterventionen zu schaffen.